失智無解?醫界把目光轉向「感染源」
在高齡化社會中,失智症已成為沉重負擔。根據世界阿茲海默症報告推估,2050年全球失智人口將突破1.3億人。由於現行治療僅能延緩退化,尚無根治方式,「預防」成為研究重心。
近年逐漸受到重視的「感染假說」指出,某些慢性病毒感染,可能在長期潛伏與反覆活化過程中,對腦部造成慢性發炎刺激,進而推動神經退化進程。
其中,人類皰疹病毒(HHV)家族因高度普遍、終生潛伏於神經系統,被視為重要研究對象。
常見的皰疹病毒包括:
● 單純皰疹病毒(HSV-1、HSV-2):常見於唇皰疹與生殖器皰疹
● 水痘-帶狀皰疹病毒(VZV):潛伏後再活化即形成帶狀皰疹(皮蛇)
過去研究曾在阿茲海默症患者腦中發現HSV-1 DNA,並觀察到病毒可能與類澱粉蛋白沉積、神經發炎反應相關。
這些發現讓科學界開始思考:若能抑制病毒活化,是否能降低腦部傷害風險?
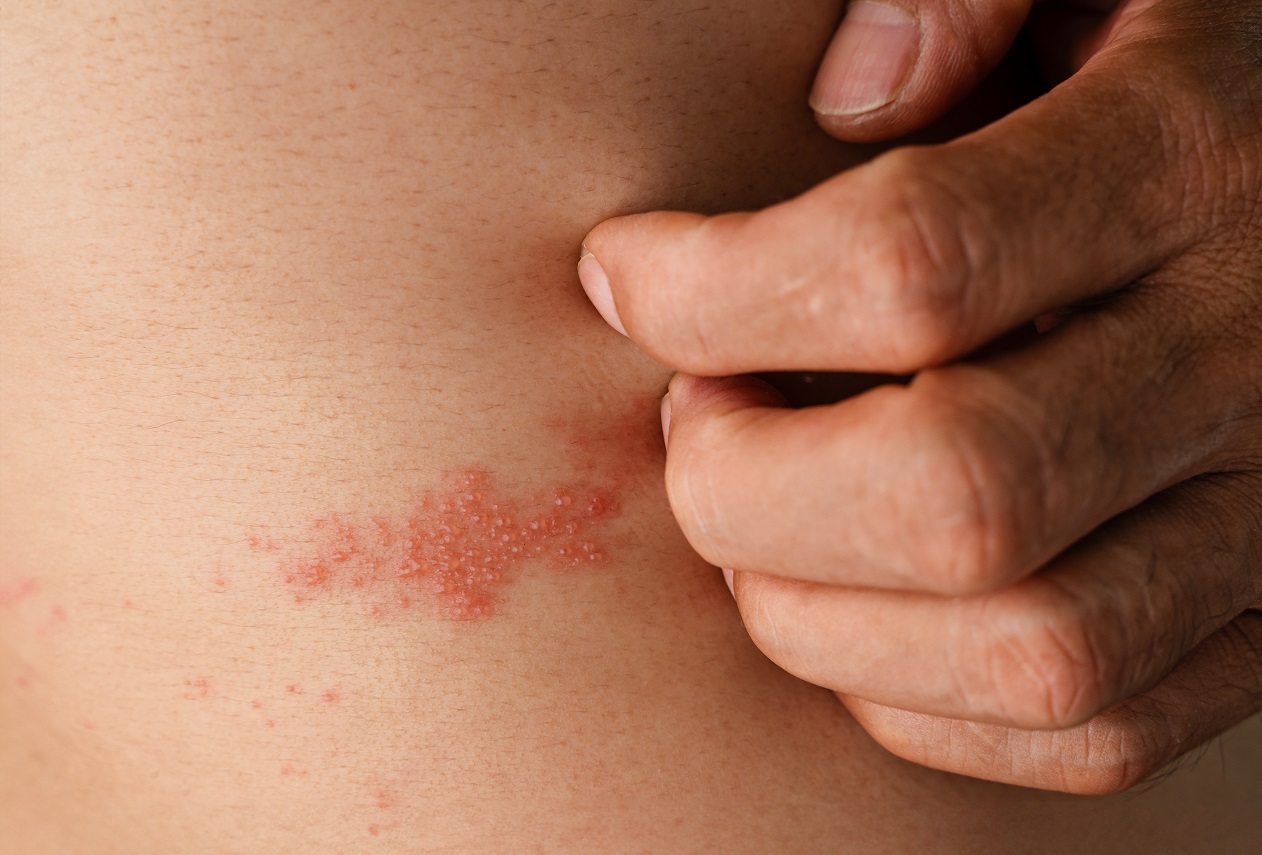
什麼是「皮蛇」?不只痛,還可能拖很久
帶狀皰疹是由潛伏於神經節內的水痘病毒再活化所致,常見於中高齡族群或免疫力下降者。
其發作往往先出現:
● 局部刺痛、抽痛、灼熱或觸碰即痛
● 單側紅疹,沿神經分布呈帶狀
● 成串水泡數天內浮現
● 發燒、疲倦、頭痛等全身症狀
部分患者在水泡痊癒後,仍可能留下「帶狀皰疹後神經痛」,疼痛持續數月甚至數年,嚴重影響睡眠與情緒。
研究團隊指出,這種「反覆活化→發炎→神經刺激」的循環,可能對神經系統產生長期影響,尤其當病毒不只侵犯周邊神經,而是影響中樞神經時,潛在風險更值得關注。
高風險族群更應主動防範
醫師提醒,並非所有感染皰疹病毒的人都會發展為失智症,但部分族群因本身神經退化風險較高,更需要提高警覺。
包括:
● 50歲以上中高齡者
● 曾反覆發作唇皰疹或帶狀皰疹者
● 患有糖尿病、高血壓、高血脂等慢性病者
● 免疫力較低者(如癌症治療中、長期使用類固醇或免疫抑制劑者)
● 長期壓力過大、睡眠不足者
這些族群本身即屬神經退化的潛在高危險群,若再加上病毒反覆活化所引發的慢性神經發炎,可能形成「雙重打擊」,進一步增加大腦負擔。
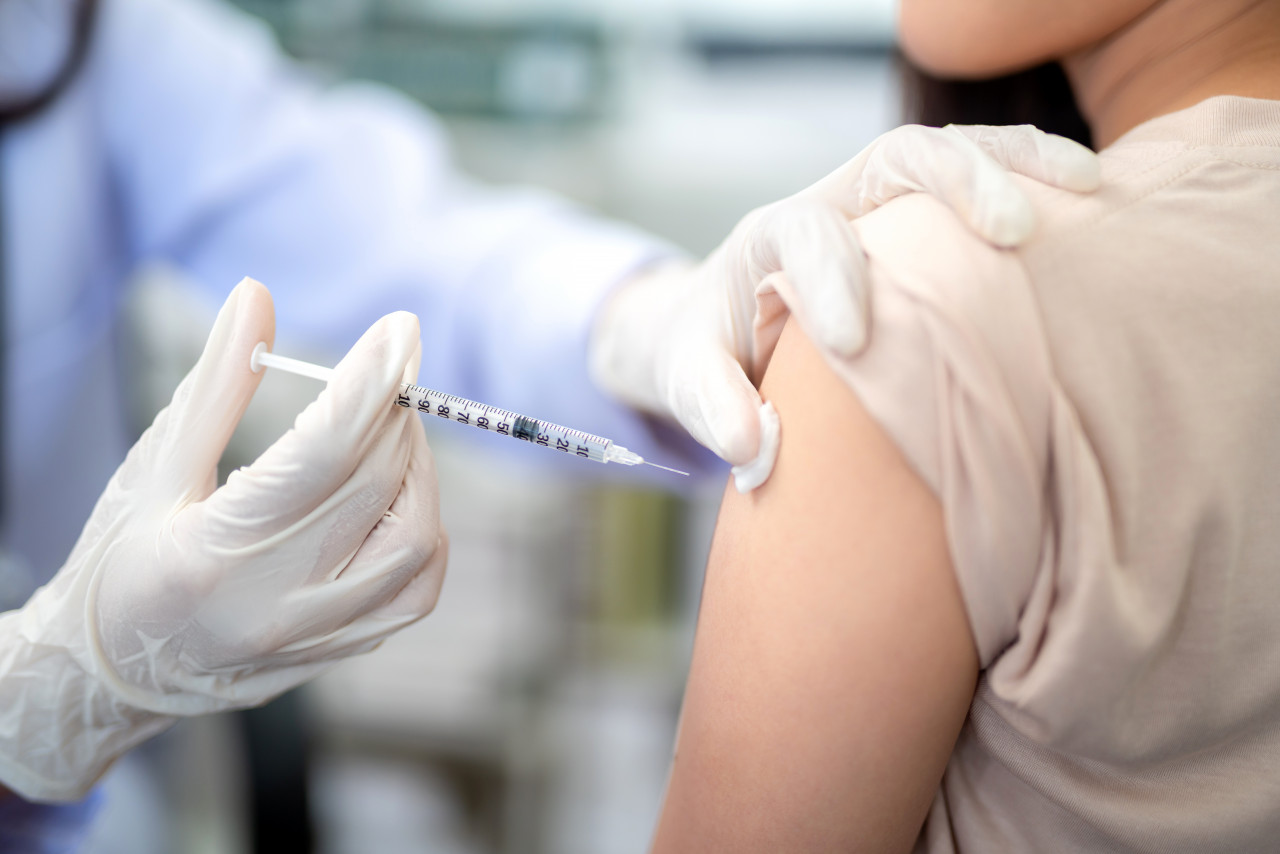
醫師建議,一旦出現疑似帶狀皰疹的單側刺痛、灼熱或紅疹水泡症狀,應把握發作後72小時黃金治療期儘速就醫,及早使用抗病毒藥物;同時,符合條件者也可與醫師討論帶狀皰疹疫苗接種,從預防與治療兩端著手,降低病毒對神經系統的長期影響。
橫跨9國的大數據分析 找出抗病毒與失智的關聯
本次研究由任教於陽明交通大學、同時也是亞東醫院精神暨心身醫學部醫師的莊宜芳教授,帶領團隊依循PRISMA系統性回顧準則,彙整來自美國、英國、法國、瑞典、丹麥、德國、韓國、台灣與澳洲等國的大型世代資料庫,共計納入14項研究、超過1,036萬名受試者,是目前相關領域中樣本規模最大的分析之一。
研究團隊比對臨床常用抗病毒藥物(如acyclovir、valacyclovir、famciclovir)的使用紀錄,並追蹤其後續失智發生率。
結果顯示:
● 曾使用抗病毒藥物者,整體失智風險下降約10%。
● 在明確感染且症狀明顯族群中,若及早投藥,風險可下降至23%。
研究者推測,抗病毒藥物若能在病毒活化初期就介入,可能降低神經發炎與細胞損傷的累積效應,為大腦爭取更多保護空間。
延伸閱讀:
失智預防新思維:病毒控制也是關鍵一環
亞東醫院健康管理部主任邱彥霖醫師指出,國人對失智的認知,多停留在「老化必然」,但其實許多風險因子是可以提前管理的。包括高血壓、糖尿病、抽菸、肥胖,如今「慢性病毒感染」也逐漸被納入討論。
雖然目前研究屬觀察性分析,尚未達到因果證實階段,但跨國數據一致性高,顯示這條線索值得持續追蹤。
未來若能結合:
● 帶狀皰疹疫苗接種
● 高風險族群篩檢
● 早期抗病毒治療
或許能建立更完整的失智防護策略。
當水泡浮現,也許是健康警訊
從嘴角的一顆小水泡,到胸背刺痛的皮蛇,這些看似局部的症狀,背後可能牽動更長遠的神經健康議題。
在失智尚無解方的時代,任何可能降低風險的機會,都值得審慎評估。
及早治療皰疹感染,不僅為了止痛與舒緩不適,也可能是在為未來的自己,悄悄築起一道保護大腦的防線。
_20260224103514.jpg_1140x855.jpg)
