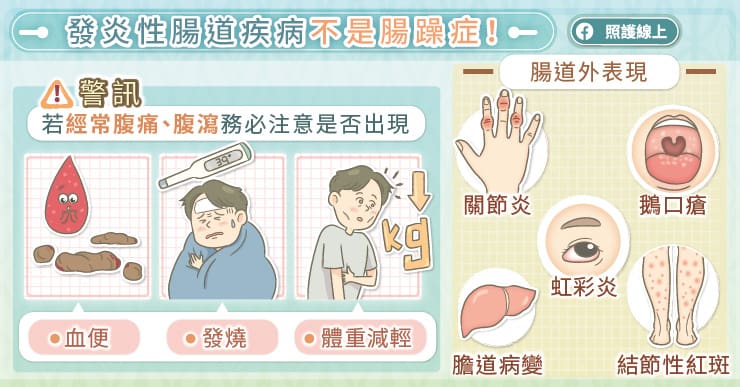
腹痛腹瀉出現這3點,可不是腸躁症!
發炎性腸道疾病是自體免疫疾病,嚴重影響身體健康,對個人、家庭都是很大的負擔。常見症狀包括腹痛、腹瀉、解血便、解黑便、體重減輕等。
很多人會問,「我常常拉肚子、肚子絞痛,到底是腸躁症?急性腸胃炎?還是發炎性腸道疾病?」
蔡騌圳醫師解釋,腸躁症也會腹痛、腹瀉,但不會出現血便、發燒、體重減輕。至於急性腸胃炎,可能是吃壞肚子,持續個二到三天,通常不會超過兩個星期;如果是長期反覆腹瀉、腹痛,超過一個月以上就需要小心追蹤檢查。
發炎性腸道疾病會造成很多棘手的併發症。蔡騌圳醫師說,發炎性腸道疾病可分成「潰瘍性結腸炎」與「克隆氏症」,潰瘍性結腸炎患者會常常解血便,而導致貧血、頭暈、呼吸喘,若發炎太厲害,腸子越脹越大,甚至穿孔、破裂。長期追蹤的結果顯示,潰瘍性結腸炎患者罹患大腸癌的機會是一般人的20至100倍。
克隆氏症因為侵犯到小腸,所以常常營養不良,包括維生素B12、鐵質等營養素的吸收都會出問題,營養不良也會導致貧血。患者的腸子在反覆發炎之後,容易產生狹窄、穿孔與瘻管,罹患癌症的風險也會增加。
「因為發炎性腸道疾病的併發症很多,所以我們希望能夠即早診斷。」蔡騌圳醫師說,「如果能早點診斷,適時使用適當的藥物,可以減少併發症的產生,降低接受手術的機會。」
病情不單純,平均兩年才確定診斷
臨床上需要搭配多種檢查,才能診斷發炎性腸道疾病,蔡騌圳醫師說,抽血檢查可以評估CRP、ESR等發炎指數;影像檢查包括消化道攝影、電腦斷層、核磁共振等,可以評估是否出現狹窄、穿孔、瘻管等併發症。
因為是腸道疾病,一定會做內視鏡,檢查大腸病灶,可以做大腸鏡、乙狀結腸鏡;檢查小腸,可以做小腸鏡、膠囊內視鏡,幫助評估腸道發炎的情形。
小腸檢查有很多種,常見的是鋇劑攝影,看看是否有狹窄、擴張的狀況。如果懷疑有病灶,可考慮做小腸內視鏡,例如氣囊輔助式小腸鏡,可以進入小腸觀察,若看到病灶可以直接做切片。若不想做小腸鏡,可以吞膠囊內視鏡,有助評估小腸病灶。假使膠囊內視鏡有發現問題,還是要做氣囊輔助式小腸鏡進去做切片,才有辦法確診。
由內視鏡取得的切片,會交由病理科醫師檢查,看看是否有發炎性腸道疾病的特徵、是否合併其他感染、是否有癌化的現象。
從診斷到後續的追蹤都會使用這些檢查工具,蔡騌圳醫師說,有時候也可以簡單的驗個糞便,從糞便去檢驗發炎指數,稱為「糞便鈣衛蛋白(Fecal Calprotectin)」。
「發炎性腸道疾病其實不容易診斷,從開始出現症狀到確診,平均大概是兩年,最長我遇過有五年才診斷。」蔡騌圳醫師說,「曾經有患者做過9次胃鏡、4次大腸鏡,都沒有找到原因,後來因為腸穿孔,緊急開刀手術後確診是小腸克隆氏症。我們希望能夠讓確診的時間越短越好,目標希望在一年以內。因為腸道持續發炎,會反覆結痂、結疤,累積久了就容易狹窄、穿孔,而需要接受手術。如果能及早診斷,及早治療,可以減少併發症,維持患者的生活品質。」
善用生物製劑,幫助腸道黏膜癒合
蔡騌圳醫師指出,發炎性腸道疾病的傳統治療包括5-ASA抗發炎藥物、類固醇、免疫抑制劑等,若治療成效不如預期,便會使用生物製劑。
急性發作的時候,可能使用類固醇控制發炎,蔡騌圳醫師解釋,類固醇不會長期使用,我們希望能夠在短期內把類固醇停掉,避免月亮臉、水牛肩、水腫、容易感染等副作用。長期而言需要使用免疫抑制劑,幫助維持病況穩定。
若傳統藥物反應不佳,或是常常反覆發作的時候,便會使用生物製劑,蔡騌圳醫師說,目前生物製劑有好幾種,我們可以粗分成兩大類,有一類是抑制細胞激素,可於全身發揮作用,例如抗腫瘤壞死因子製劑或抗介白素12/23製劑;另一類為淋巴球遷徙阻斷劑,是腸道專一型,只針對腸道黏膜上的受體作用,可於腸道發揮抗發炎的作用。
「全身型生物製劑能夠同時改善腸道發炎與腸道外症狀,腸道專一型生物製劑只作用在腸道,全身性副作用較少,可以減少感染症,例如B型肝炎、結核病的復發,也比較少癌症的風險。」蔡騌圳醫師分析,「臨床上會根據患者的年紀、身體狀況、腸胃道症狀的嚴重度、是否有腸道外症狀,如關節炎、血栓、皮膚症狀等,來選擇合適的生物製劑。」
生物製劑除了可以改善症狀,也有助於達到腸道黏膜癒合,蔡騌圳醫師強調,千萬不能在症狀緩解後就擅自停藥,我們的治療目標是達到腸道黏膜癒合,以減少腸道狹窄、穿孔、瘻管等併發症,且減少需要手術的機會。
發炎性腸道疾病在台灣目前屬於重大傷病,病人大部分是年輕人或中壯年人,克隆氏症的發病年齡大概都在15至20歲左右,潰瘍性結腸炎大概都40至60歲左右,既影響生理,也會影響心理。但是只要好好控制、追蹤,生活也可以跟一般人一樣。
貼心小提醒
日常生活中,患者一定要維持健康生活型態,正常作息、避免熬夜、規律運動、戒菸、戒酒。蔡騌圳醫師提醒,飲食方面要吃新鮮食材,盡量避免加工食品,因為發炎性腸道疾病跟飲食、環境有關,過多添加物可能會增加發炎性腸道疾病產生的機會!
(本文獲「照護線上」授權轉載,原文刊載於此)