因為每年的這個時期正好就是春酒的旺季,在各種親友聚餐和喜慶宴席的社交場合,互相敬酒已經成為約定俗成的規定,很難拒絕。(但如果真的不能喝,拜託請一定要拒絕啊!)
過去就有一則新聞報導指出,一名工程師在尾牙時喝了不少酒,回家後又照以往的習慣服用安眠藥物助眠,結果半夜出現手腳麻木不聽使喚,講話口齒不清的的狀況。
經家人緊急送醫診斷後發現,這是因為酒精與安眠藥產生交互作用,增強安眠藥中樞神經抑制的作用導致的「假性中風」症狀,如果嚴重的話甚至可能會呼吸抑制而導致休克死亡。
隨著醫療資訊越來越發達,許多人都知道藥物與藥物之間可能會互相影響,但酒精和食物對於藥物的影響就比較容易被忽略。
其實酒精對藥物的影響也不容小覷,在台灣的飲食文化裡,米酒或其他的酒類常被用在烹調的過程中。例如台灣人冬天時常常會食用羊肉爐、薑母鴨或喝補酒、藥酒等來暖暖身子,但其中常常就含有不少酒精!
另外有些人的用藥習慣不好,在飲酒後頭痛不舒服會拿幾顆止痛藥來吃,或是睡不著時用安眠藥配著酒喝,這些都是容易造成酒精影響藥效的不正確用藥行為。
到底酒精是怎麼影響藥物的作用?哪些藥物是不建議與酒精一起服用的?如果一起服用會有什麼影響?
今天這篇文章將由 Medpartner 醫師和藥師一起來解答酒精與藥物的交互作用有哪些!
酒精與藥物可能的交互作用有哪些?
酒精對藥物的影響可大可小,輕則會影響藥效,重則危及生命。在醫學名詞中我們稱為酒精與藥物交互作用( alcohol-drug interaction ) ,若喝酒與服用藥物間隔的時間太短,就可能會發生。
酒精到底是怎麼在我們體內影響藥物的作用呢?酒精的主要成分是乙醇,當我們喝酒之後,乙醇會在腸胃道被吸收進入血液,隨著血液流動分布到全身的組織和器官,同時也會影響中樞神經系統的作用。
乙醇以及它的代謝物乙醛會在體內產生不少作用,所以喝酒後我們會面紅耳赤、頭暈目眩、開始想睡、感到放鬆歡快…等等,這些都是酒精進入人體後,在體內被吸收、代謝的過程中發生的反應。
但在正常的狀況下,經過一段時間之後,乙醇就會被肝臟逐步代謝成二氧化碳和水,進而排出體外。
藥物吃下肚後必需經過吸收、分布、代謝的過程,才能在我們的體內發生效用,達到治療的效果。如果吃藥時配酒同時服用的話,酒精就可能會干擾藥物的吸收、分布、代謝過程,產生預期之外的反應。
酒精是怎麼和藥物產生交互作用的?
酒精可能和藥物產生交互作用的的原因可以從幾個方面去討論:
1. 酒精與某些藥物一起服用可能會增強藥物的反應,這種反應稱為協同作用(synergism)。
例如:鎮靜安眠藥搭配酒精服用,可能會加強安眠藥中樞抑制的藥效。酒精與降血糖藥倂用可能會造成低血糖的風險。與降血壓藥物併用也會增加低血壓的風險。
2. 如果服藥的同時又飲酒,可能會造成酒精與藥物競爭相同的代謝酵素。當原本要用來代謝藥物的酵素被用來代謝酒精的時候,原本的藥物就難以被代謝。
因此這種交互作用可能會延長藥效的作用時間,也增加了藥物副作用的風險。
3. 有些藥物如:抗黴菌藥、抗生素,會抑制酒精在體內的代謝,導致酒精一直存在體內沒辦法順利排除出去,這些過多的酒精在會造成臉部潮紅、噁心、嘔吐、頭痛、呼吸困難的症狀,我們稱之為戒酒樣症狀( disulfiram-like reactions )。
.jpg) 飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
酒精和常見藥物可能產生的交互作用
以下我們整理了常見藥物與酒精交互作用的表格給大家參考。需要注意的是,以下狀況皆為一般性喝酒,若長期酗酒則可能有更嚴重的結果。
鎮靜安眠藥
常見藥物可分為 BZD 類藥物( Benzodiazepines ),非 BZD 類藥物( Non-benzodiazepine )和巴比妥鹽類藥物( Barbiturates ),我們介紹如下:
BZD 類藥物( Benzodiazepines ),例如 Alprazolam 、 Diazepam 、 Lorazepam 、 Midazolam 等常見的學名。
非 BZD 類藥物( Non-benzodiazepine ),例如: Zolpidem 、 Zopiclone 、 Zaleplon…。
巴比妥鹽類藥物( Barbiturates ),例如 Phenobarbital 、 Pentobarbital 、 Secobarbital…。
這類藥物和酒精交互作用,可能增強中樞神經抑制作用, 如鎮靜、暈眩、嗜睡、運動協調能力變差,嚴重的話甚至可能會抑制呼吸造成生命危險。
.jpg) 飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
抗憂鬱藥
常見藥物有三環抗鬱藥類( Tricyclic Antidepressants ),例如: Amitriptylin 。
其他抗憂鬱藥物,例如: Escitalopram 、 Citalopram…。
這類藥物如果和酒精同時服用可能會增強中樞神經抑制作用,如鎮靜、暈眩、嗜睡。
.jpg)
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
抗精神病藥
常見的藥物有 Phenothiazines 類的藥物,例如: Chlorpromazine 、 Fluphenazine 、 Prochlorperazine…。
其他類的抗精神病藥物,例如: Quetiapine 、 Aripiprazole 、 Olanzapine 、 Risperidone 、 Ziprasidone 、 Paliperidone 、 Clozapine 。
與酒精併用可能會增強中樞神經抑制作用, 如:鎮靜、暈眩、嗜睡。
酒精也可能會增加藥物錐體外症狀的副作用,症狀包括:肌張力異常、靜坐不能、顫抖、肢體僵硬。
.jpg)
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
抗癲癇藥
抗癲癇藥物中較容易與酒精產生交互作用的藥物為 Phenytoin。
酒精可能會增加抗癲癇藥物的代謝,使藥物濃度下降,無法達到足以控制癲癇的血中濃度。
.jpg)
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
抗組織胺
常見藥物包括 Brompheniramine 、 Chlorpheniramine 、 Diphenhydramine 、 Hydroxyzine 、 Cetirizine 。
如果同時服用酒精與抗組織胺藥物可能會增強抗組織胺中樞神經抑制的副作用,造成鎮靜、暈眩、嗜睡。
.jpg)
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
消炎止痛藥
Aspirin 及 NSAIDs (非類固醇抗發炎藥物),例如: Ibuprofen 、 Indomethacin 、 Mefenamic acid 、 Naproxen 與酒精服同時使用可能會增加胃腸道出血的風險。
Acetaminophen 與酒精一起服用可能會增加肝毒性、肝臟損傷的風險。
.jpg)
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
降血糖藥
降血糖藥物中磺醯尿素( Sulfonylurea )類,例如: Glimepiride 、 Glipizide 、 Glyburide 、 Gliclazide 。
酒精可能會導致降血糖的作用延長,增加低血糖的風險:症狀包括頭暈、視線模糊、心跳加速、發抖、冒汗,嚴重時可能昏迷。
.jpg)
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
降血脂藥
常見藥物是 Statins 類的降血脂藥,包括: Atorvastatin 、 Simvastatin 、 Lovastatin…等等。
與酒精同時服用可能會增加肝損傷的風險。

飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
心血管用藥
常見藥物有高血壓藥物,例如: Captopril 、 Felodipine 、 Nifedipine 、 Furosemide 、 Hydrochlorothiazide。
心絞痛藥物,例如: Isosorbide 、 Nitroglycerin ( NTG )。
飲酒可能會增加藥物發生低血壓副作用的風險,症狀包括:頭暈、視力模糊、疲倦、虛弱、全身無力。

飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
抗凝血用藥
較常會與酒精發生交互作用的抗凝血藥物是 Warfarin 。
酒精可能會增強藥物抗凝血作用,導致凝血時間變長,需要特別小心碰撞、跌倒造成受傷流血的狀況。
(此為一般性喝酒,若長期酗酒則會有不同結果)

飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
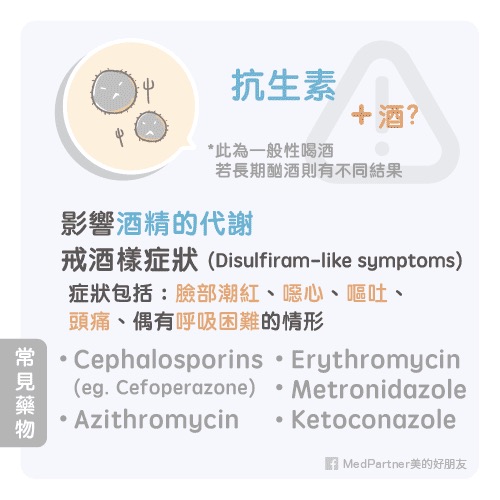
抗生素
常見藥物包括頭孢菌素類( Cephalosporins )抗生素,例如 Cefoperazone 、 Cefotetan 、 Cefamandole 、 Cefmetazole 。
其他抗生素,例如: Azithromycin 、 Erythromycin 、 Metronidazole 、 Ketoconazole 也會與酒精產生交互作用。
抗生素會影響酒精的代謝,發生戒酒樣症狀( Disulfiram-like symptoms ),症狀包括:臉部潮紅、噁心、嘔吐、頭痛、偶有呼吸困難的情形
飲酒過量,有害(礙)健康;酒後不開車,安全有保障。
閱讀完以上的整理,你是不是也意識到酒精對藥物的影響是絕對不可輕忽的啊!其實如果要吃藥的話我們還是會建議配合溫開水一起服用。
如果真的發生了因為飲酒所造成的藥物不良反應,記得一定要趕快去看醫師進一步的檢查和治療,為了自己身體著想可千萬不要冒險!如果這篇文章對你有幫助,還請在底下留下一個讚,並分享給更多需要的人喔!
Rreference
- Micromedex
- Alcohol-related Drug Interactions,Pharmacist’s Letter/Prescriber’s Letter(January 2008 , Volume 24 , Number 240106)
- Drugs.com
- https://tw.appledaily.com/headline/daily/20140204/35619010/
(本文獲「MedPartner 美的好朋友」授權轉載,原文刊載於此)



