43歲的何先生,白天工作、夜晚照顧孩子,週末補眠12小時仍提不起勁,甚至開車打瞌睡險釀車禍,在亞東醫院確診重度阻塞型睡眠呼吸中止症(OSA),使用正壓/陽壓呼吸器後白天精神大幅回升。
另一位49歲的周先生多年來飽受「忽大忽小」的鼾聲困擾,妻子甚至得半夜探手確認他是否還在呼吸,更擔心他「睡一睡就沒氣了」。他嘗試過正壓呼吸器,卻因無法適應機器聲響,反而睡得更差,最後轉往臺中榮總接受達文西手術並搭配口咽肌訓練,術後鼾聲幾乎消失,還順利減重 8 公斤。
出現不舒服的情況,可能是健康的警訊
臺中榮總耳鼻喉頭頸部醫師及睡眠呼吸障礙照護中心副主任王勁傑表示,超過5成國人有打呼問題,近年發現3%至4%可能合併睡眠呼吸中止症(Sleep Apnea),且比例恐逐年上升。當患者在睡眠期間每小時出現5次以上呼吸中止,就屬異常,應盡早檢查與處理。
嚴重打呼與肥胖、睡姿、疲勞工作、抽菸飲酒及安眠藥物使用等多種因素有關。男性、年紀增加、肥胖、下巴後縮、脖子短粗或有高血壓者也屬高風險群。
睡眠呼吸中止症常年潛伏,初期多以打呼、晨間頭痛、喉嚨乾澀、白天嗜睡等輕微不適為表現,但長期下來卻可能導致大腦慢性缺氧、心律不整、高血壓、糖尿病、夜間頻尿、聽力改變與情緒障礙,甚至癌症等健康風險等問題,
睡眠呼吸中止症對健康的全面性衝擊
●腦中風風險上升70–95%
●糖尿病上升71%
●心臟衰竭上升30%
●胃食道逆流、夜尿、陽痿、耳鳴等症狀常合併出現
此外,長期低品質的睡眠,也會影響專注力與反應速度,對於職業駕駛員來說,更可能因疲勞駕駛而引發交通事故。根據交通部統計,疲勞駕駛每年約佔車禍事故20%。而睡眠呼吸中止症導致的白天嗜睡與注意力不集中,正是主因之一。
除了健康檢查,更要及時治療方法
亞東醫院耳鼻喉部醫師鄭評嘉指出,睡眠呼吸中止症是一種常見但容易被忽略的睡眠障礙,當懷疑自己有睡眠呼吸中止症時,通常會先到門診進行初步評估,是否有打鼾、夜間憋氣等高風險症狀。可能安排居家睡眠檢測或住院睡眠多項生理檢查,藉此收集呼吸和血氧等數據,必要時也會進行睡眠內視鏡檢查來找出阻塞部位。
治療方面,國際間公認的第一線選擇是使用「正壓呼吸器」,它能持續釋放穩定氣流,撐開上呼吸道,幫助使用者整晚順暢呼吸。多數患者使用數週後,會明顯感受到打呼減少、白天精神改善。
而如果阻塞位置較深,如舌根或會厭,也可考慮「達文西機器手臂手術」,透過3D高倍率視野精準切除多餘組織,再配合口咽肌肉訓練和體重控制,整體治療成功率可達6~7成。但手術仍有出血、疼痛、味覺異常等風險,須由專業醫師評估可行性。
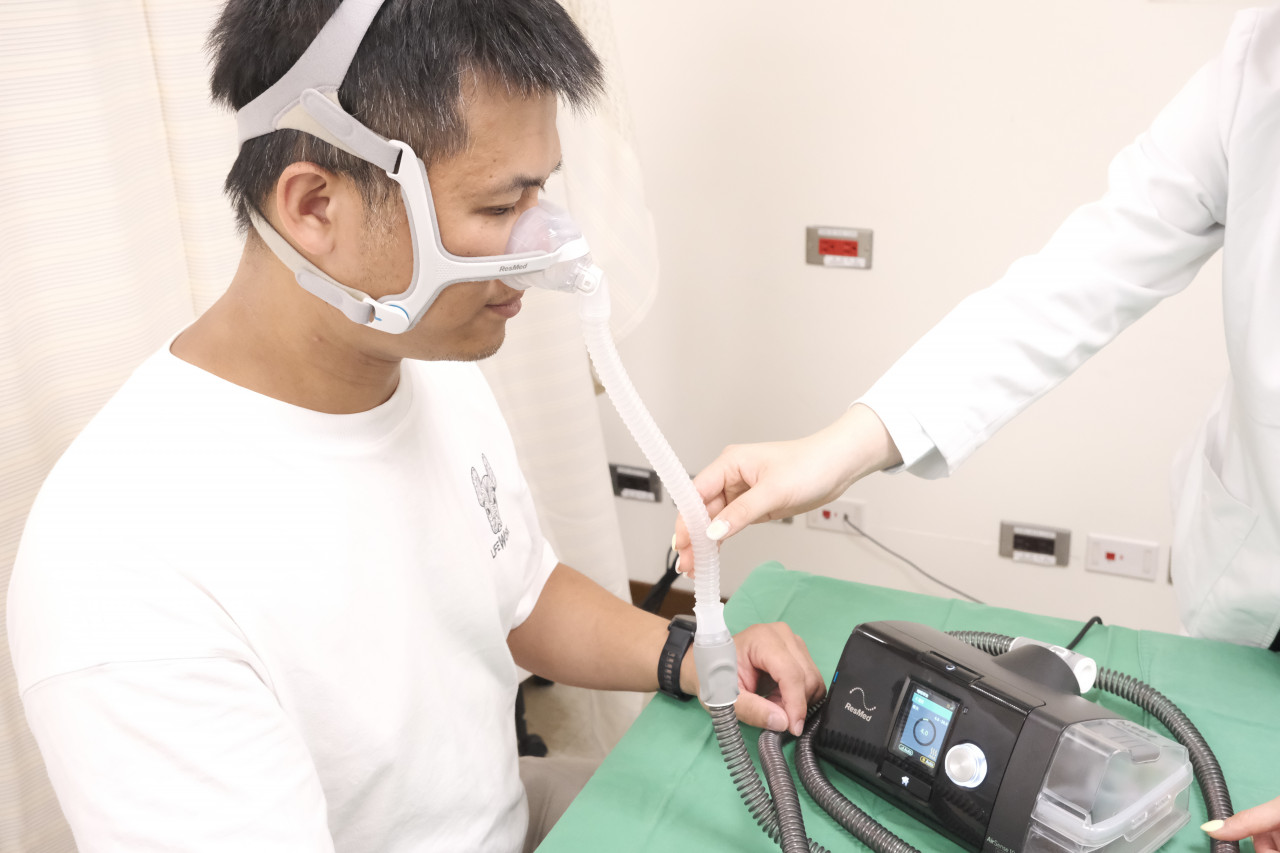 ▲患者使用正壓呼吸器示意圖。(圖/亞東醫院提供)
▲患者使用正壓呼吸器示意圖。(圖/亞東醫院提供)
此外,針對每位患者的不同情況,醫師還會搭配使用其他輔助選項,例如止鼾牙套、鼻甲消融手術、過敏治療、側睡體位訓練,或透過營養與運動進行體重管理,才能真正解決問題,讓每一晚的睡眠都回到健康的節奏。
自我止鼾訓練,守護健康生活品質
王勁傑強調,透過手術「一次性徹底根治打呼」是一種迷思。手術只是治療的起點,若要降低復發風險,術後仍需積極配合體重控制、睡姿調整、呼吸道肌力訓練,以及過敏預防的整合管理。他建議患者進行止鼾肌力訓練,透過簡單的舌部與口腔運動,強化上呼吸道肌肉,幫助改善夜間呼吸道塌陷的問題。
如上述的周先生在接受「睡眠內視鏡檢查」後,發現他的舌底組織肥厚向後塌陷及睡眠呼吸道肌肉鬆弛,造成嚴重呼吸道阻塞,評估後決定採用達文西手術處置。術後他積極配合口咽肌力訓練,減重8公斤,睡眠檢查顯示打呼指數改善達96.4%,睡眠呼吸中止與淺呼吸指數也改善62%。
.jpg)
鄭評嘉則表示,許多患者就診時已因長期睡眠中止導致注意力不集中、情緒起伏大、記憶力衰退,甚至影響工作效率與人際關係,嚴重者甚至發生交通或工安意外。但只要及早發現、妥善治療,大多數患者在短時間內即可改善困擾多年的疲憊與嗜睡問題,重新感受到一夜好眠的清醒與活力。

